ヘルスケア IT での相互運用性の実現 – その理由と方法
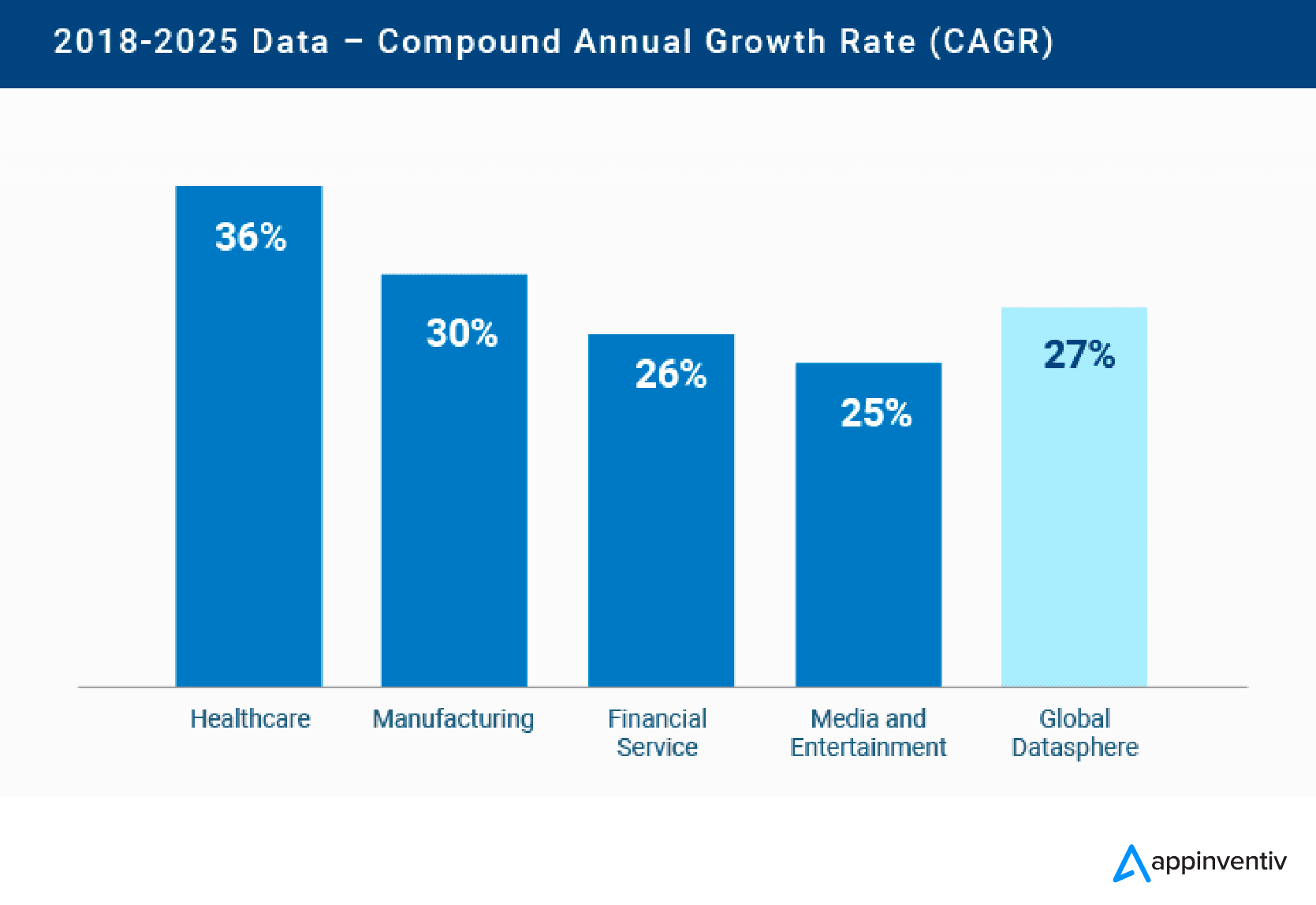
公開: 2023-12-18ヘルスケアは、データ開発の点で最も革新的な分野の 1 つです。 この分野は現在、世界のデータベース全体の 30% を占めており、2025 年までに 36% に上昇すると予想されています。
ヘルスケアは、製造業より 6%、金融より 10%、メディアおよびエンターテイメント産業より 11% など、他の主要セクターよりも速いペースで成長していることに注意することが重要です。 このデータの量が増加するにつれて、医療の質の向上における医療情報の重要性が明らかになってきています。
それにもかかわらず、医師は最も基本的なデータ収集管理業務に毎年平均 1,850 万時間を費やしているため、これは進歩の矛盾を明らかに示しています。 この多大な時間とエネルギーの投資により、医療における相互運用性を達成する必要性という重大な懸念が生じます。
この記事では、なぜ医療 IT の相互運用性を優先する必要があるのかを説明し、医療データの複雑な世界と、それが医療における相互運用性の実現を妨げる課題に対処しながら医療従事者のタスクを簡素化する方法を検討します。
医療における相互運用性とは何ですか?
電子医療システムが、さまざまな医療提供者や病院の他のコンピュータやソフトウェア システムとシームレスに通信できる機能は、医療における相互運用性と呼ばれます。 これにより、相互接続を超えて、薬局、研究室、診療所、病院、ホスピス間での健康情報の共有と公開が可能になります。
医療提供者は、患者健康情報 (PHI) は非常に機密性が高いため、厳格なデータ標準を使用して保護する必要があります。 このような規制を遵守することで、医療環境全体での安全なデータ転送が保証されます。
医療 IT の相互運用性の重要な側面には次のようなものがあります。
- Fast Healthcare Interoperability Resources (FHIR): FHIR は、デジタル医療データを共有するための構造化された計画を提供します。 さまざまな健康情報を変更してさまざまな場面で使用できるように作られています。
- 相互運用性標準:これらの規則では、医療情報を共有するために必要な技術用語と参考資料について説明します。 これにより、システムが相互に適切に通信できるようになります。
- 情報交換ワークフロー: 安全性とプライバシーを念頭に置いて、相互運用性ソリューションは健康情報の共有に役立ちます。 このやり取りは、医師、患者、外部の Web 開発者など、さまざまな関係者間で行われます。
- 情報交換の用途:連携して機能する医療 IT システムは、医師が科学に裏付けられた最新の医学的アドバイスを得るのに役立ちます。 患者の積極的な健康維持を向上させることができます。 さらに、これらのシステムにより、他の医療提供者との連携が容易になります。
- プライバシーとセキュリティ:健康情報のプライバシーと安全性は、効果的に共有するための鍵となります。 相互運用性には機密情報が使用されるため、安全な共有が必要です。 この情報には最大限のプライバシーとセキュリティが必要です。
医療の相互運用性のレベルを理解する
医療の相互運用性の分野には階層構造が存在し、医療の相互運用性の各レベルがスムーズなデータ交換を可能にする上で独自の役割を果たします。 Health Information Management Systems Society (HIMSS) は、医療 IT の相互運用性を、基礎、構造、セマンティック、組織の 4 つの異なるレベルに分類しています。
医療の相互運用性の段階を詳しく見てみましょう。
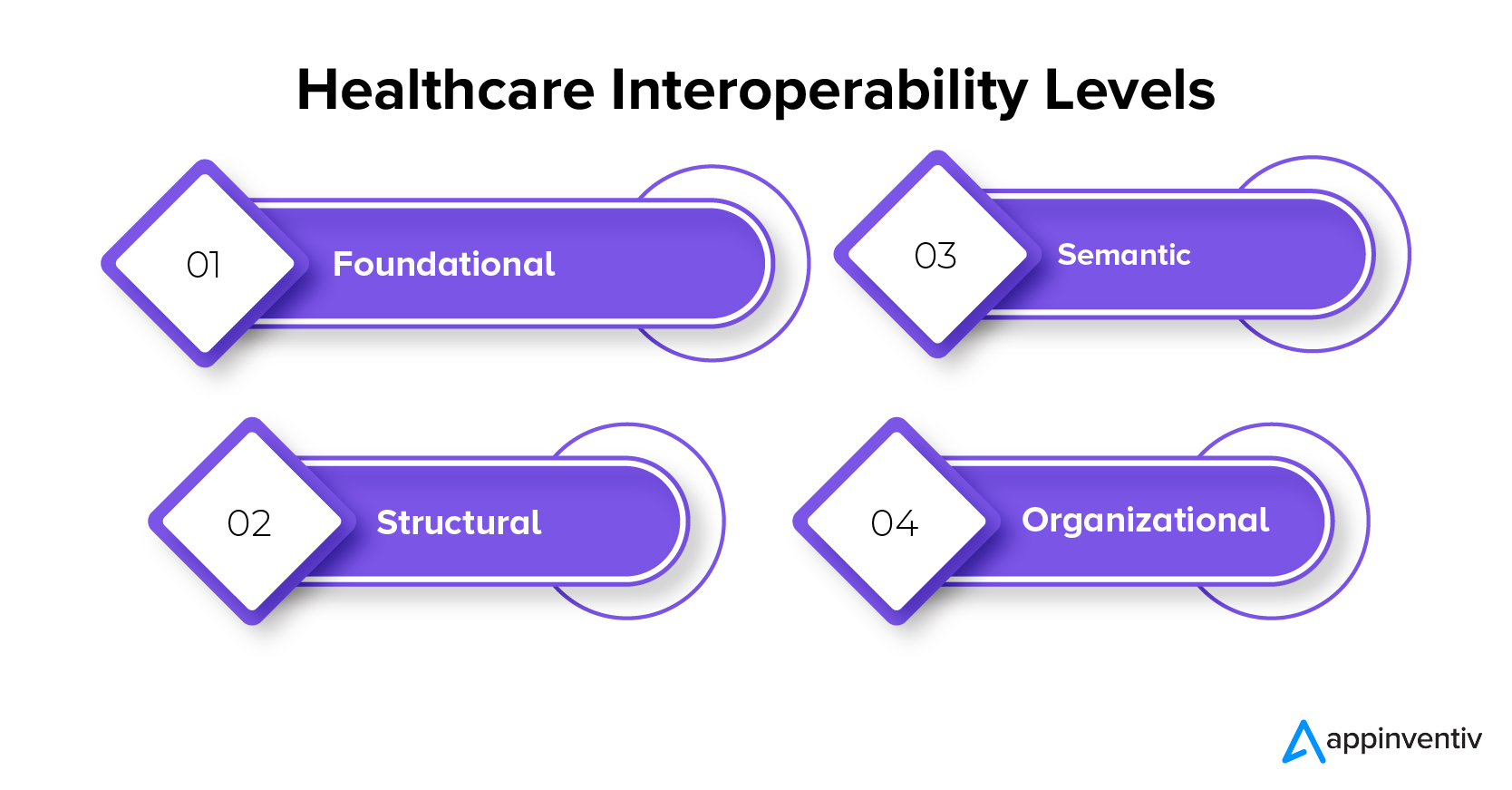
基礎的な
この段階では、さまざまなシステムまたはアプリケーション間で安全な通信を確保するための基本的なフレームワークが設定されます。 ただし、このレベルでは、データ情報技術ソリューションは受信した医療データを完全に理解することはできません。 したがって、データを処理し、重要な洞察を抽出するには、さらなる相互運用性レベルを組み込むことが不可欠になります。
構造的
データ共有の構造化に関しては、形式、構文、構成の定義に重点が置かれます。 Health Level 7 (HL7) などの標準は、メッセージの構造化に関する方向性を提供します。 構造的な相互運用性により、システム間での医療データの解釈が可能になりますが、構造化メッセージ内のコンテンツには完全な標準化が欠けている可能性があり、システム間の包括的な理解を妨げます。
セマンティック
セマンティックな相互運用性には、さまざまなシステムにわたる医療概念の相互理解を確立するために、医療用語、命名法、およびオントロジーを利用することが含まれます。 これにより、医療データの交換と解釈が可能になるだけでなく、データ情報技術ソリューションを通じてその有意義な利用が保証されます。 たとえば、SNOMED は汎用言語として機能しますが、LOINC などのドメイン固有の用語は臨床検査に対応し、IDMP は医薬品用に設計されています。
組織的
この最高レベルでは、医療の相互運用性のためにガバナンス、政策、社会的要因、法的側面、組織的な検討が統合されています。 これには、さまざまな組織、団体、個人間での医療データの安全かつスムーズかつ迅速な送信を可能にする包括的な戦略が含まれます。 組織の相互運用性を実現するには、均一なビジネス プロセスとワークフローが不可欠であり、多様な機関間での医療サービスのシームレスな提供を可能にします。
医療における相互運用性の重要性
医療データの相互運用性の重要性は、今日の医療の世界におけるその重要性を示す強力な数字によって強調されています。 すべての医師の診察の 64%、入院の 70%、そしてすべての薬の処方のなんと 83% が、健康情報の円滑な共有とアクセスに深く結びついています。 また、注目すべき総医療費の 71% とメディケア費用の 93% は、医療利用シナリオの重要な部分です。
これらの数字は、医療サービスの効率性と手頃な価格の向上において、相互運用性がどこまで実現できるかを浮き彫りにしています。 相互運用性により、臨床医は患者データに完全にアクセスできるようになり、情報に基づいた意思決定を行い、よりカスタマイズされた効果的なケアを提供できるようになります。 患者の診察、入院、処方箋の処理との間に関連する関係は、組織の限界を超えた統一されたデータ エコシステムに対する需要を示しています。
複雑な医療金融では、リソース割り当てを最適化するために相互運用性を実現することが不可欠になります。 統計によれば、特にメディケアにおける医療支出のかなりの部分が、医療情報のシームレスな共有とアクセスに依存していることが強調されています。 相互運用性を導入することで、医療システムはプロセスを合理化し、重複を最小限に抑え、最終的には費用を削減しながら患者の成績を向上させることができます。
このデータは基本的に、医療の相互運用性が重要な要素であることの疑いの余地のない重要性を強調しています。 これは、現在の医療利用と医療支出の課題に取り組み、将来的にはより相互接続された、患者中心の、費用対効果の高い医療システムを約束します。
相互運用可能な医療 IT インフラストラクチャを実現することの重要性
強力で適応性のある医療 IT インフラストラクチャの必要性は、相互運用性を実現することの重要性を浮き彫りにしています。 これは、透明性があり、効率的で、情報に基づいた意思決定を促進する医療システムを構築する上で極めて重要です。 これは、重複を減らし、支払い改革を推進し、アクセシビリティと全体的な健康を重視するようにケアを変革するのに役立ちます。 最終的な目標は、個人のエンパワーメント、個別化された治療、迅速な病気の治療を優先する医療システムを構築することです。
相互運用性は単なる技術的な課題ではありません。 健康情報を簡単かつ適切に共有し、さまざまなニーズに対応することです。 費用対効果の高いケアを確保するには、消費者、医療提供者、支払者、雇用主に品質とサービスの利用に関する情報を提供する必要があります。 医師は患者ケアを強化するために医療 IT に依存しており、個人が医療の取り組みにおいて積極的な役割を果たせるようにすることへの関心が高まっています。
ウェアラブルや遠隔医療などのテクノロジーの進歩により、より接続性が高く適応性のある環境が可能になります。 その目的は、現在と将来の両方に利益をもたらす学習型健康システムを確立することです。 このようなシステムは、医療費の削減、国民全体の健康状態の改善、消費者のエンパワーメントの向上、および継続的なイノベーションにつながる可能性があります。
こちらもお読みください: 業界を再定義するヘルスケアのトップトレンド
医療における相互運用性の例
医療データの相互運用性とは、さまざまな情報設定、ツール、グループが医療データを簡単に交換して使用できることを意味します。 ヘルスケアの例で相互運用性をいくつか確認してみましょう。
- デジタル医療記録 (DHR) と医療データ交換 (HDS): DHR システムは、他の医療提供者や HDS ネットワークと患者の詳細を安全に交換できます。 これにより、異なる医療環境間で患者情報を簡単に移動できるようになります。
- 高速医療データ転送ガイドライン (FHIR): FHIR は、電子医療記録を共有するためのガイドです。 電子医療記録 (EHR) などのシステムが相互に通信するのに役立ちます。 また、モバイルやウェアラブルデバイスなど、さまざまな場所からの健康情報もサポートしています。
- オンライン医療と患者の健康診断:接続されたプラットフォームは、遠隔地から患者を監視し、患者と医療提供者の間で詳細情報を共有するのに役立ちます。 これにより、バーチャルな医師の診察や、長引く病状の長距離対応が可能になります。
- Medical Assistance Software (MAS): Functional MAS は、確立された健康アドバイス、服薬警告通知、患者に合わせた提案への即時リンクを医療従事者に提供します。 これにより医療の質が向上し、患者の安全が保証されます。
ぜひ読んでみてください: モバイルアプリは医療業界をどのように変革しているのか?
医療の相互運用性の利点
医療の相互運用性は、医療システムに関わるすべての人を助けます。 患者、医療従事者、医師、そして医療部門全体にとっての医療の相互運用性の重要な利点について学びましょう。
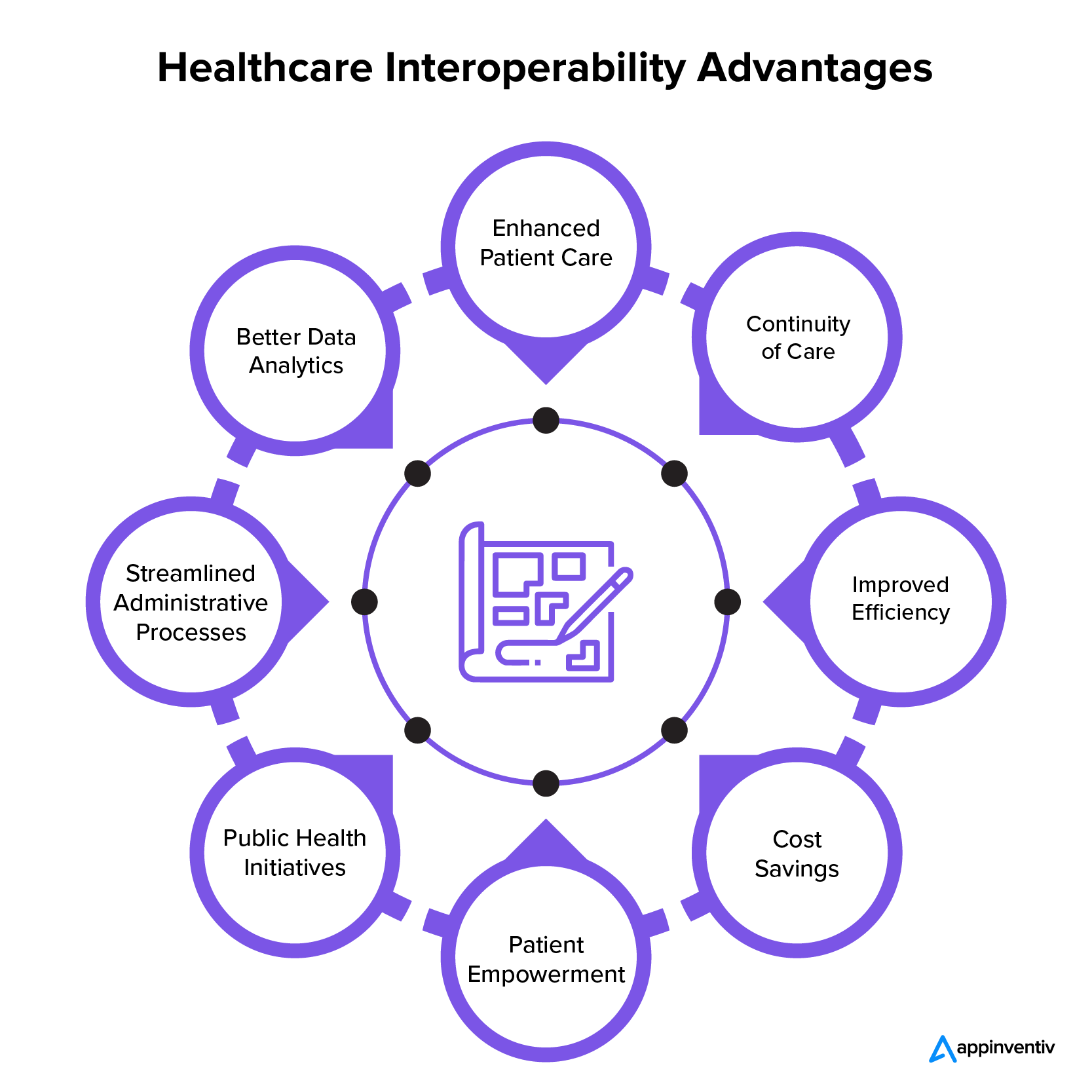
患者ケアの強化
相互運用性は医療提供者にとってバックボーンであり、医療提供者は患者の医学的背景を総合的かつ最新の状態で理解できるようになります。 この重要な機能により、十分な情報に基づいた選択が可能になり、潜在的な医療ミスが減少し、患者ケアの全体的な質が向上します。
ケアの継続性
多くの患者は、他の場所にあるさまざまな医療専門家による治療を必要としています。 相互運用性は、健康情報のスムーズな流れを促進する上で重要な役割を果たし、一貫したケアの提供を保証し、治療の中断を回避します。
効率の向上
さまざまな医療システム間でのデータ共有がよりスムーズになることで、入力作業、事務処理、繰り返しの検査が削減されます。 この効果的なアプローチは時間を節約するだけでなく、手動タスクに関連する間違いの可能性も減らします。
コスト削減
医療の相互運用性によるコスト上の利点には、反復的なルールベースのタスクの排除、間違いの減少、業務の円滑化の促進などが含まれます。 リソースを最大限に活用し、医療支出の管理に役立ちます。

患者のエンパワーメント
相互運用性を通じて患者に権限を与えることで、患者は自分の健康情報へのアクセスが拡大され、医療の選択における透明性と積極的な関与が促進されます。 このアプローチにより、治療計画の順守がさらに促進され、個人が自分の健康をコントロールできるようになります。
公衆衛生への取り組み
相互運用性は、公衆衛生への取り組みを進める上で重要な役割を果たします。 これにより、病気の発生、健康傾向の監視、予防措置の実施に関するデータの迅速な交換が促進され、これらすべてが国民の健康管理の強化に向けて機能します。
合理化された管理プロセス
医療事務の自動化は医療従事者の負担軽減に貢献します。 これには、請求プロセスの合理化、保険請求の管理、その他の管理機能の実行が含まれ、最終的にワークフローの効率が向上します。
より優れたデータ分析
医療データの相互運用性により、詳細なデータ分析が可能になり、公衆衛生、治療効果、医療環境内のパターンに対する貴重な視点が提供されます。 データに基づいたこの方法により、情報に基づいた意思決定と長期的な戦略立案が容易になります。
医療における相互運用性の課題
医療 IT の相互運用性は、異なるシステム間での医療情報のシームレスな共有と使用を妨げるいくつかの課題に直面しています。 医療における相互運用性の主な課題には次のようなものがあります。
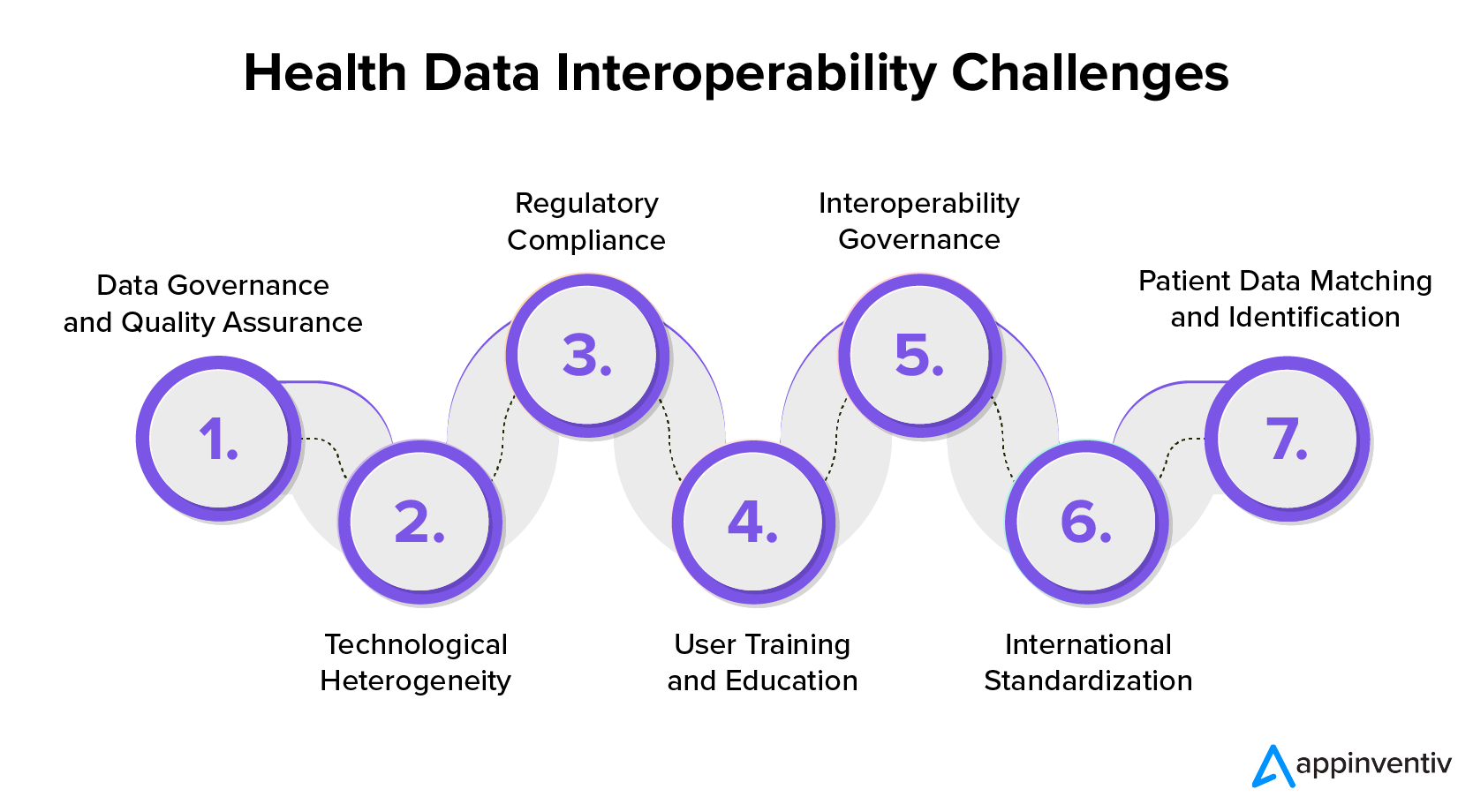
データガバナンスと品質保証
シームレスな相互運用性を実現するには、医療データの効果的なガバナンスと品質保証を確保することが不可欠です。 標準化されたデータ ガバナンスが欠如していると、精度、完全性、均一性に関する課題が発生し、交換されるデータの信頼性に影響を与える可能性があります。
技術の異質性
ヘルスケアでは、技術の異質性が顕著な課題を引き起こしています。 この問題は、業界内のさまざまなベンダーが提供するさまざまな技術やシステムを使用しているために発生します。 互換性のないテクノロジー スタックやアーキテクチャの違いが存在すると、システム間のシームレスな通信が妨げられ、複雑さが生じる可能性があります。
企業コンプライアンス
米国の HIPAA などの医療規制により、相互運用性の実現が困難になっています。 これらの標準はさらに複雑さを増すため、データを共有しながらこれらのコンプライアンスに従うには慎重な思考と行動が必要です。
ユーザーのトレーニングと教育
相互運用可能なシステムを医療に導入するには、多くの場合、新しいテクノロジーを効果的に活用できるように医療専門家を教育および訓練する必要があります。 これらの移行に伴う学習曲線は、彼らの受け入れを妨げる可能性があり、トレーニングへの取り組みに多大な投資を必要とする可能性があります。
相互運用性ガバナンス
相互運用性の取り組みのための堅牢なガバナンス フレームワークを確立することが不可欠です。 これには、医療エコシステム内のさまざまなエンティティ間のシームレスなコラボレーションを促進するために、データの所有権、アクセス制御、説明責任をめぐる懸念に取り組むことが含まれます。
国際標準化
世界中でスムーズな運営を可能にするために、企業は国際ルールを遵守する必要があります。 これらのルールが国ごとに異なると、世界中の健康情報の容易な流れが妨げられる可能性があります。
患者データの照合と識別
さまざまなシステム間で患者記録の正確な照合と識別を確実に行うことは、継続的な課題となります。 患者識別の不一致や不正確さは、共有される健康データの信頼性を脅かす重大な影響を与える可能性があります。

ヘルスケア IT で相互運用性を実現するにはどうすればよいですか?
医療情報システムがスムーズに連携できるようにするには、データ交換を強化し、最終的に患者ケアを向上させるための明確な手順を含む戦略的計画が必要です。 医療分野での相互運用性を実現する手順は次のとおりです。
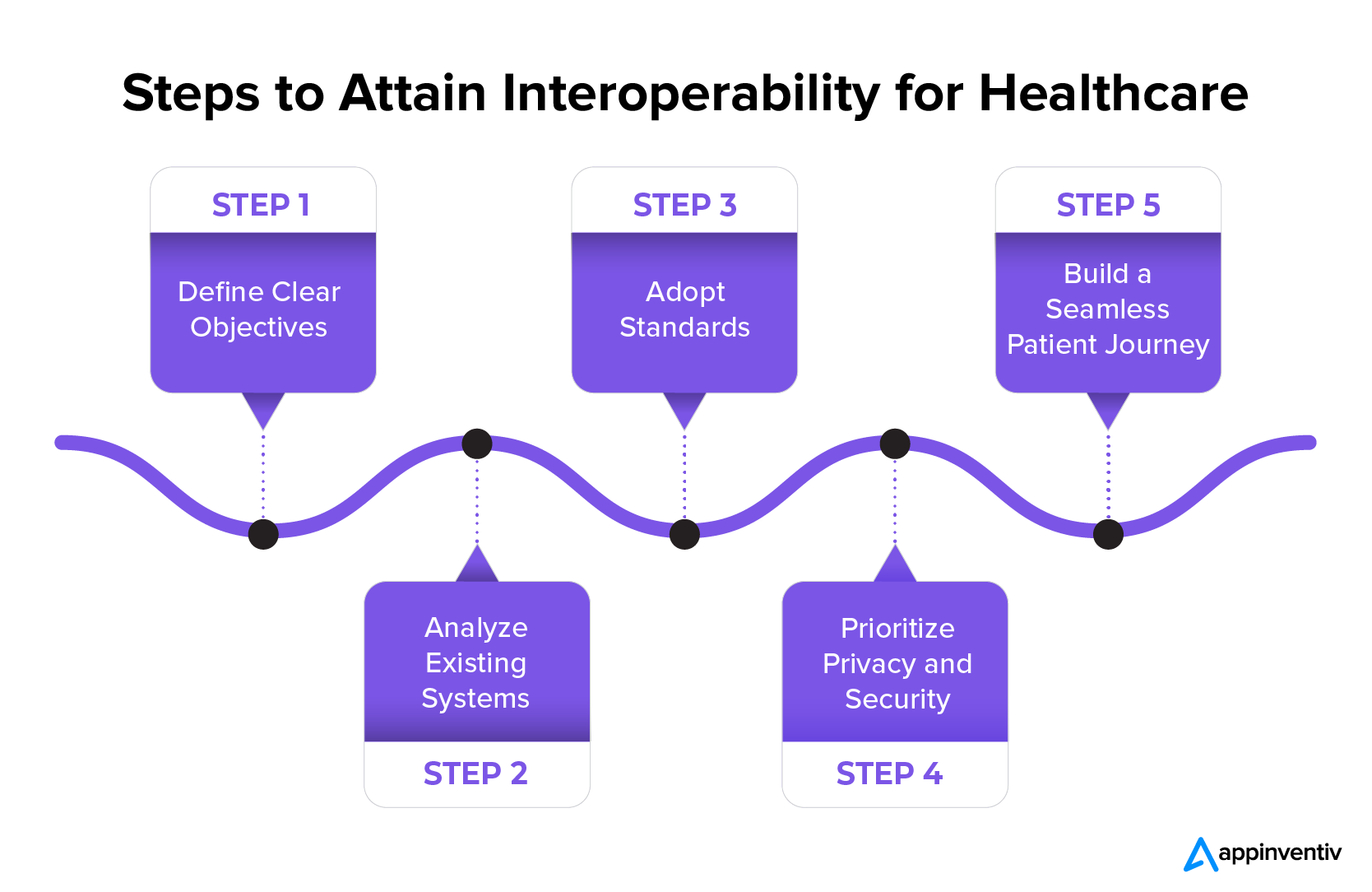
明確な目標を定義する
医療システムでは、相互運用性の明確な目標を定義することが重要です。 これには、望ましい相互運用性レベルを決定し、その実行のための実際的なタイムラインを確立することが含まれます。 目標には、さまざまな病院部門の統合、特定の医療相互運用性段階 (レベル 2 または 3 など) の達成、現在の相互運用性能力の強化など、さまざまな目標が含まれる場合があります。
戦略の概要を説明する際には、人材、必要なソフトウェア、潜在的な技術統合など、すべての要素を包括的に考慮することが重要です。 医療規制、特に HIPAA などの患者データの保護に関連する規制の遵守を強調することは、交換される情報の機密性を維持するための目標設定において不可欠です。
既存のシステムを分析する
医療 IT の相互運用性を実現するには、現在のデータ共有プロセスと既存のソフトウェア システムを包括的に評価する必要があります。 すでに EHR または HIE を採用している施設内での相互運用性を確立することが不可欠であるため、これらのシステム内での拡張と統合の道を模索することが重要です。
さらに、すべてのソフトウェアの詳細な技術分析を実施し、相互運用性の想定レベルに合わせることで、効果的な計画を立てるための基礎が築かれます。 必要に応じて専門家の意見を求めると、貴重な洞察が得られることがあります。 一方、依然として時代遅れの方法に依存している部門にとって、EHR の導入と導入は基礎的なステップとして機能し、手動からデジタル データの管理と共有へのシームレスな移行を保証します。
標準を採用する
標準の実装は、スムーズなデータ交換を保証する上で重要な役割を果たします。 データ形式とテクノロジー標準の概要を説明することで、さまざまなソフトウェアやアプリケーションに対する一貫したアプローチが確立されます。 Fast Healthcare Interoperability Resources (FHIR) は、オープンソースの標準フレームワークとして機能し、システム間の医療データの交換を合理化します。
ICD-10 医療分類などのシステムを利用して組織の用語を標準化することで、統一性と理解を促進します。 これらの標準を組み込むことで、システムが共有データを効率的に分析できるようになり、その結果相互運用性が向上します。
プライバシーとセキュリティを最優先事項にする
患者の健康状態の詳細はデリケートであることを理解した上で、企業はプライバシーと安全を最優先する必要があります。 組織は、共有プロセス中に患者データを保護する HIPAA などの法律を遵守しています。 これは、すべてのシステムがこれらの規則に従っていることを確認し、スタッフと医師に対して定期的なトレーニングセッションを実施することを意味します。 データ転送プロセス全体を通じて患者のデータを安全かつ無傷に保つには、アラートとルールに従う環境を構築することが不可欠です。
シームレスな患者ジャーニーを構築する
相互運用性の主な目的は、患者のジャーニーとエクスペリエンスを向上させることです。 この目的を達成するには、あらゆる対話レベルで患者の行動を理解することが重要です。 HIPAA 規制に準拠したヘルスケア CRM は、さまざまなタッチポイントでの患者の関与を文書化する際の貴重な資産として機能します。
CRM と EHR を統合すると、記録されたデータのスムーズな転送が可能になり、その結果、患者の全行程の包括的な概要が得られます。 この統合された方法により、予約のスケジュール設定などの最初のタッチポイントから始まる、あるいはその前から、全体的な患者エクスペリエンスが大幅に強化され、医療に対する総合的で患者中心のアプローチが保証されます。
医療における相互運用性の将来
医療における相互運用性の将来は、FHIR のような新興テクノロジーと強化された相互運用性標準の導入により、シームレスなデータ交換が促進されることで有望に見えます。
たとえば、ブロックチェーンはセキュリティ上の懸念に対処し、信頼できるデータ共有を保証するように設計されています。 改善された API は効率的なコミュニケーションを促進し、個別化されたケアへの患者中心のアプローチを可能にします。 ヘルスケアにおける AI と ML の統合により、情報に基づいた意思決定と個別化された治療計画が約束されます。 ヘルスケアにおける IoT の成長により、ウェアラブルやリモート監視が組み込まれ、データの相互運用性が拡大しています。
政府の規制は、標準化されたデータ交換と世界的な健康情報の共有を重視しています。 現在、ヘルスケアへの取り組みは、デジタル プラットフォームと従来のシステム間の相互運用性を優先し、遠隔医療と仮想ケアの統合に焦点を当てています。 サイバーセキュリティは、交換中に患者情報を保護するために不可欠です。
医療の相互運用性の将来は、患者エクスペリエンスと転帰の改善を優先し、より接続され、インテリジェントで安全な環境を構想しています。
Appinventiv で医療分野の相互運用性を実現
医療 IT の相互運用性は、患者の転帰、サービスの提供、財務の健全性を向上させるため、不可欠です。 したがって、医療機関は、発生する可能性のある課題を考慮し、医療成果の向上を効果的に提供する、より相互運用性の高い医療情報システムを確立するために他の規制上の取り組みを行う必要があります。
相互運用性を実現するための最適なヘルスケア IT コンサルティング サービスをお探しの場合は、Appinventiv との提携を検討してください。 当社には、世界中の企業向けに高度なヘルスケア アプリケーションを構築してきた実績があります。
当社のポートフォリオは、米国の 5 つ以上の病院チェーンで看護師の応答時間を最大 60% 短縮した YouCOMM など、医療ビジネス向けの効果的なソリューションを実証しています。
さらに、完全な健康分析のためにユーザーの声を記録する e ヘルス アプリである Soniphi は、何百万人もの人々に受け入れられており、ソフトウェア開発における当社の革新的なアプローチの重要性を実証しています。
同様のソリューションを構築し、医療 IT の相互運用性の取り組みを進めることに興味がありますか? 今すぐ当社のヘルスケア ソフトウェア開発サービスを選択して、ビジネスがさらなる高みに到達するのを確認してください。
よくある質問
Q. 相互運用可能なヘルスケア IT エコシステムを実現することが企業にとって最も重要なのはなぜですか?
A.相互運用可能な医療 IT エコシステムは、医療機関間の情報交換、コラボレーション、シームレスなコミュニケーションを促進するため、企業にとって非常に重要です。 この有効性により、患者ケアが改善され、業務効率が向上し、コンプライアンスが確保されるため、医療体験の成功には不可欠なものとなります。
Q. 医療情報の交換と相互運用性を管理する特定の標準またはプロトコルはありますか?
A. Health Level 7 (HL7) や FHIR などの標準は、健康情報交換の管理機関として機能します。 これらは、異なる医療システム間の互換性とシームレスな通信を確保する上で極めて重要な役割を果たします。
Q. 相互運用性は医療ミスを減らすのに役立ちますか?
A.医療における相互運用性により、医療提供者が徹底した正確な患者データにアクセスできるようになり、医療ミスが大幅に減少します。 これにより意思決定が強化され、患者の安全性が向上します。

